Нефротический синдром. Причины, симптомы, признаки, диагностика и лечение патологии. Нефротический синдром: серьёзное почечное заболевание Нефротический синдром при инфекционных заболеваниях
Нефротический синдром сопровождает многие первичные и вторичные заболевания почек, а в отдельных случаях может выступать как самостоятельная нозологическая форма. Предложенный впервые в 1949 г. W. Nonnenbruch термин "нефротический синдром" в настоящее, время используется вместо ранее существовавших терминов "нефроз" и "липоидный нефроз", введенных в клиническую практику соответственно в 1905 г. Ф. Мюллером и в 1913 г. Ф. Мунком для обозначения заболеваний почек, сопровождающихся дегенеративными изменениями в канальцах. Несколько позже Ф. Фольгард и Т. Фар детально изучили и описали в виде особой формы нефроза так называемый первичный липоидный нефроз как самостоятельное заболевание почек неизвестной этиологии.
Считалось, что при нефрозе и липоидном нефрозе отсутствуют воспалительные изменения в клубочках (гломерулонефрит) и ведущее значение в патоморфологии этих заболеваний принадлежит дегенеративным изменениям в канальцах (нефроз). Однако многолетние клинические наблюдения за такими больными позволили установить, что у них со временем появлялись признаки гломерулонефрита с последующим развитием хронической почечной недостаточности и летальным исходом от азотемической уремии. На вскрытии умерших обнаруживались гиалиноз и склероз почечных клубочков. С введением в современную нефрологию методов прижизненной пункционной биопсии почек и электронной микроскопии окончательно установлено, что наиболее ранние морфологические изменения при нефрозе и липоидном нефрозе - это воспалительные изменения со стороны почечных клубочков, т. е. гломерулонефрит. Следовательно, первичными и ведущими в патоморфологии нефротического синдрома являются не дегенеративные изменения канальцев, а воспалительные изменения в клубочках, т. е. гломерулит. Поражение канальцев наступает позже.
В современной нефрологии общепризнан термин "нефротический синдром". Он введен в номенклатуру болезней ВОЗ. Термин " липоидный нефроз" сохраняет свое значение лишь в детской нефрологии для обозначения тех случаев нефротического синдрома, которые возникают как бы беспричинно, первично. Это так называемый первичный, идиопатический или генуинный липоидный нефроз, у взрослых встречается редко. Возникает он преимущественно у детей младшего возраста и в подавляющем большинстве случаев хорошо поддается лечению глюкокортикостероидными препаратами (Г. Маждраков, 1980).
В нефрологической практике взрослых о липоидном нефрозе говорят тогда, когда у больных с нефротическим синдромом при помощи электронной микроскопии выявляют лишь "минимальные изменения" в почечных клубочках с повреждением либо исчезновением малых отростков (педикул) подоцитов. Во всех других случаях применяют термин "нефротический синдром". Однако следует отметить, что термин "нефроз" все еще широко, хотя и необоснованно, употребляется патологоанатомами.
Согласно немногочисленным данным, нефротический синдром встречается среди больных с различными заболеваниями почек примерно в 20 % (Л. Р. Полянцева, 1972), а по данным других авторов - в 8-30 % (Г. Маждраков, 1980) случаев. Наиболее часто заболевают им дети в возрасте 2-5 лет, а у взрослых он выявляется преимущественно в возрасте 20-40 лет. Однако описаны случаи заболевания нефротическим синдромом как новорожденных, так и лиц пожилого и старческого возраста (70-95 лет). Частота обнаружения нефротического синдрома у мужчин и женщин зависит от основного заболевания, следствием которого он является. При ревматоидном артрите и особенно при системной красной волчанке нефротический синдром чаще встречается у женщин.
Что провоцирует Нефротический синдром
По происхождению различают первичный и вторичный нефротический синдром.
Первичный нефротический синдром является следствием первичных заболеваний почек, среди которых первое место принадлежит гломерулонефриту как самостоятельному заболеванию почек в его различных морфологических вариантах (Г. П. Сульцев, 1975; Л. Р. Полянцева, 1983). На долю острого и хронического гломерулонефрита приходится от 70 до 80 % и более всех случаев нефротического синдрома (Н. А. Ратнер, 1971; А. Я. Ярошевский, 1971; А. С. Чиж, 1974 и др.).
Вторичный нефротический синдром является следствием многих заболеваний, при которых почки вовлекаются в патологический процесс вторично. Это амилоидоз почек, сахарный диабет (диабетический гломерулосклероз), нефропатия беременных; такие хронические инфекции, как туберкулез, сифилис, малярия; диффузные заболевания соединительной ткани (системная красная волчанка, системная склеродермия, ревматоидный артрит), узелковый периартериит, затяжной септический эндокардит, периодическая болезнь, различные аллергические заболевания, геморрагический васкулит, миеломная болезнь, лимфогранулематоз, отравления тяжелыми металлами (ртуть, золото, свинец), тромбоз почечных вен и нижней полой вены, опухоли почек и других органов; укусы змей и пчел, медикаментозные поражения почек (препараты ртути, золота, D-пеницилламин и др.) и ряд других заболеваний и патологических состояний.
Патогенез (что происходит?) во время Нефротического синдрома
Наиболее распространена и обоснована иммунологическая концепция патогенеза нефротического синдрома. В пользу данной концепции свидетельствуют такие факты, как возможность получения нефротического синдрома у здоровых животных путем введения им нефротоксической сыворотки; возникновение его у людей с повышенной чувствительностью к некоторым лекарственным препаратам, к пыльце растений; большая частота развития этого синдрома у больных с заболеваниями аутоиммунного генеза (СКВ, узелковый периартериит и др.) и положительный эффект иммунодепрессантной терапии (глюкокортикостероиды, иммунодепрессанты). При этом иммунные комплексы могут образовываться в крови в результате взаимодействия антител с антигенами как экзогенного (бактериальные, вирусные, пищевые, медикаментозные, пыльца растений и др.), так и эндогенного (ДНК, денатурированные нуклеопротеиды, криоглобулины, белки опухолей и др.) происхождения, с участием комплемента сыворотки крови. В других случаях иммунные комплексы образуются вследствие выработки антител к веществу базальных мембран клубочковых капилляров. Осаждаясь на базальных мембранах клубочковых капилляров либо образуясь непосредственно на них, иммунные комплексы вызывают повреждение базальных мембран, нарушение их структуры и повышение проницаемости. Степень повреждения структуры почек (в частности, базальных мембран почечных клубочков) зависит от концентрации иммунных комплексов, их состава и продолжительности воздействия.
Кроме того, иммунные механизмы активируют гуморальные и клеточные звенья воспалительной реакции с освобождением лизосомальных ферментов, образованием гистамина, серотонина, что приводит не только к повышению проницаемости базальных мембран, но и к нарушению микроциркуляции в клубочковых капиллярах, процессов фибринолиза и свертывающей способности крови с развитием внутрисосудистой коагуляции.
Макроскопически почки увеличены в размерах, поверхность их гладкая, ровная. На разрезе хорошо различается корковое и мозговое вещество почки. Корковое вещество обычно бледно-серое (большая белая почка), а мозговое - красноватое.
Гистологическая картина почечной ткани при световой и электронной микроскопии отражает изменения, свойственные не только нефротическому синдрому, но и основному заболеванию, явившемуся причиной развития этого синдрома (гломерулонефрит, амилоидоз и др.).
С помощью оптической микроскопии в клубочках обнаруживаются гиалиновая и жировая дистрофия клеток эпителия, очаговая пролиферация эндотелия клубочковых капилляров и эпителия капсулы Сумлянского-Боумена. В эпителии проксимальных и дистальных отделов канальцев наблюдаются признаки белковой дистрофии (гиалиново-капельной, зернистой, вакуольной, реже жировой), в более тяжелых случаях - атрофия и некроз эпителия. В расширенных просветах канальцев обнаруживается большое количество гиалиновых, зернистых и восковидных цилиндров, а в канальцевом эпителии - двоякопреломляющие липиды.
Для нефротического синдрома характерны такие морфологические изменения клубочков, как нарушение структуры подоцитов и базальных мембран клубочковых капилляров, которые могут встречаться изолированно либо сочетаться. Это наиболее ранние гистоморфологические признаки нефротического синдрома, наиболее отчетливо выявляемые с помощью электронной микроскопии. Однако полагают, что самыми ранними признаками данного синдрома следует считать изменения подоцитов с присоединением в последующем нарушений структуры базальных мембран клубочков. При этом изменения подоцитов начинаются с исчезновения педикул (подошвенные отростки), нарушения структуры трабекул, а затем набухания тела самой клетки подоцита с последующей вакуолизацией ее цитоплазмы. При благоприятном течении нефротического синдрома и в период его ремиссии структура подоцитов, в частности педикул, может восстанавливаться. Нарушение структуры базальных мембран клубочковых капилляров проявляется очаговым или диффузным их утолщением, гомогенизацией, разрыхлением, отложением на их поверхности депозитов, состоящих из иммунокомплексов, повышением их проницаемости.
Для патоморфологии липоидного нефроза (первичного, идиопатического) характерно, что патологическим изменениям подвергаются только подоциты с возможным (в редких случаях) нарушением и структуры базальных мембран клубочковых капилляров.
Симптомы Нефротического синдрома
Нефротический синдром всегда проявляется однотипно, независимо от причины, вызвавшей его. Для него характерны массивная протеинурия, гипо- и диспротеинемия, гиперлипидемия, в частности гиперхолестеринемия, и отеки. Ведущим признаком считается протеинурия, превышающая 3,0-3,5 г в сутки и достигающая 5,0-10,0-15,0 г, а в ряде случаев и более. До 80-90 % экскретируемого с мочой белка состоит из альбуминов. У больных с первичным (идиопатическим) нефротическим синдромом (липоидный нефроз) протеинурия обычно высокоселективна, т. е. с мочой экскретируются лишь мелкодисперсные фракции белка (альбумины, пре- и постальбумины). Во всех других случаях нефротический синдром может сопровождаться высокоселективной, средне- и низкоселективной протеинурией.
Полагают, что массивная протеинурия при нефротическом синдроме является одним из главных (но не единственным) патогенетических факторов гипо- и диспротеинемии. Гипопротеинемия может быть различной степени выраженности, но обычно уровень общего белка в сыворотке крови снижается до 60 г/л, а в тяжелых случаях - до 50-40 и даже 30-25 г/л. Диспротеинемия выражается прежде всего существенным снижением содержания альбуминов (менее 50 %). Часто гипоальбуминемия достигает значительной степени (до 30-20 %), а в отдельных случаях до 15-12%. Весьма характерно уменьшение содержания у-глобулинов (за исключением нефротического синдрома при амилоидозе, СКВ и некоторых других заболеваниях) и резкое нарастание а-2- и b-глобулинов. По данным М. С. Вовси (1960), нарастание а-2- и b-глобулинов иногда столь значительное, что в сумме они в 1,5-2 раза превышают уровень альбуминов. Повышается также уровень b-липопротеидов и гаптоглобинов. Альбумин-глобулиновый (А/Г) коэффициент уменьшается до 1,0-0,3 и ниже. Белковый состав сыворотки крови при нефротическом синдроме может изменяться в зависимости от его происхождения. Например, для нефротического синдрома, обусловленного амилоидозом почек, помимо гипопротеинемии и гипоальбуминемии, характерно значительное увеличение уровням а-2-глобулинов (до 25-36 и даже до 51 %) и у-глобулинов (А. С. Чиж, 1972, 1974). Существенно повышается уровень этих фракций белка у больных нефротическим синдромом вследствие СКВ.
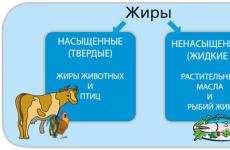
Гиперлипидемия при нефротическом синдроме обусловлена главным образом увеличением содержания в сыворотке крови холестерина, триглицеридов и в меньшей мере фосфолипидов. Высокий уровень липидов придает сыворотке крови молочно-белый (хилезный) цвет, что позволяет уже по виду крови судить о высоком уровне в ней липидов.
Гиперхолестеринемия иногда может достигать очень высокого уровня - до 20-26 ммоль/л и более. У наблюдавшейся нами больной хроническим гломерулонефритом с нефротическим синдромом содержание холестерина в крови достигало 36,4 ммоль/л. Однако чаще отмечается незначительное (6,76-7,8 ммоль/л) либо умеренное (9,36-10,4 ммоль/л) повышение уровня холестерина. В отдельных случаях концентрация холестерина не превышает верхней границы нормы.
Патогенез гиперлипидемии при нефротическом синдроме до сих пор окончательно не выяснен. Развитие гиперлипидемии, в частности гиперхолестеринемии, связывают с повышением синтеза липидов в печени, с задержкой в сосудистом русле вследствие их высокой молекулярной массы, понижением их катаболизма в результате уменьшения активности в крови таких ферментов, как лецитин - холестерин - ацилтрансфераза, липопротеидлипазы, нарушения метаболической функции почек, снижения уровня в крови альбумина и других факторов (Л. Р. Полянцева, 1983).
Следующим важным признаком нефротического синдрома являются отеки. Они наблюдаются у подавляющего большинства больных и достигают различной степени выраженности. Клинически проявляются так же, как и при нефротическом синдроме у больных хроническим гломерулонефритом (см. ХГН).
Из субъективных признаков заболевания наиболее часты жалобы больных на общую слабость, потерю аппетита, жажду, сухость во рту, уменьшение количества мочи, головную боль, неприятные ощущения или тяжесть в области поясницы, реже на тошноту, рвоту, вздутие живота и жидкий стул (обычно при наличии выраженного асцита). Особенно значительной бывает слабость при длительном течении нефротического синдрома и многомесячном, а иногда и многолетнем применении диуретиков. В таких случаях возможны парестезии, боли в мышцах и даже судороги вследствие потери калия, хлоридов. При наличии гидроторакса и особенно гидроперикарда отмечается одышка не только при физическом напряжении, но и в состоянии покоя. Выраженные отеки нередко приводят к значительному ограничению активности больного, затрудняют передвижение и выполнение даже минимального объема работ.
Больные малоподвижны, иногда адинамичны, бледны. Температура тела нормальная либо снижена, кожные покровы на ощупь холодные, сухие. Нередко отмечается шелушение кожи, ломкость ногтей и волос.
Границы сердца в пределах нормы, однако при наличии транссудата в полости перикарда смещаются во все стороны. Число сердечных сокращений и пульс замедлены и лишь при сердечной недостаточности и анемии развивается тахикардия. Тоны сердца приглушены, а при гидроперикарде - глухие. Артериальное давление крови чаще нормальное, но может быть понижено. На ЭКГ - признаки миокардиодистрофии, низкий вольтаж всех зубцов.
В легких при больших отеках Определяется укорочение перкуторного звука, ослабление дыхания и нередко влажные мелкопузырчатые хрипы над нижними отделами, которые следует расценивать как застойные.
Язык часто обложен, живот увеличен, иногда отмечается увеличение размеров печени (например, при амилоидозе или при развитии недостаточности кровообращения). У некоторых больных нефротический синдром может сопровождаться так называемой нефротической диареей с потерей через желудочно-кишечный тракт большого количества белка (протеиндиарея), что, как полагают, может быть связано с повышением проницаемости слизистой кишечника (Г. П. Сульцев, 1975).
У больных с нефротическим синдромом наблюдается снижение основного обмена веществ, что связывают со снижением функции щитовидной железы. Полагают, что гипофункция щитовидной железы обусловливает в известной мере нарушение белкового и жирового обмена и способствует уменьшению мочеотделения (олигурия).
Олигурия является одним из характерных и постоянных признаков нефротического синдрома. Суточный диурез обычно не превышает 1000 мл, составляя нередко не более 400-600 мл. При этом у больных с сохраненной функцией почек относительная плотность мочи нормальная либо повышена (до 1030-1040) за счет высокой концентрации в ней белка и других осмотически активных веществ.
В моче, помимо высокой концентрации белка, выявляются цилиндры, преимущественно в виде гиалиновых, хотя при тяжелом течении заболевания могут обнаруживаться зернистые и восковидные (чаще в стадии ХПН) цилиндры.
Гематурия не характерна для нефротического синдрома, однако возможна, чаще в виде микрогематурии, реже она может быть умеренной и еще реже - выраженной. В осадке обнаруживаются также жироперерожденный эпителий, кристаллы холестерина, иногда капли нейтрального жира. В отдельных случаях может наблюдаться небольшая и нестойкая лейкоцитурия.
Со стороны периферической крови наиболее постоянным признаком нефротического синдрома является увеличение СОЭ, которое может достигать 60-85 мм/ч. Количество лейкоцитов и состав лейкоцитарной формулы обычно не претерпевают заметных изменений. Лишь при осложнениях и лечении глюкокортикостероидами возможно развитие лейкоцитоза. Иногда наблюдается преходящая эозинофилия, связанная, по-видимому, с приемом некоторых лекарств и повышенной к ним чувствительностью организма. Возможно увеличение количества тромбоцитов (до 500-600 тыс.) и незначительное снижение уровня эритроцитов и гемоглобина.
Кроме того, установлено, что нефротическому синдрому свойственна гиперкоагуляция крови, которая может варьировать от небольшого повышения свертывающей способности до развития диссеминированной внутрисосудистой коагуляции. Повышение последней сопровождается выпадением фибрина в просвете клубочковых капилляров, а также в полости капсулы Сумлянского-Боумена, приводит к нарушению микроциркуляции в клубочковых капиллярах и способствует более быстрому развитию гиалиноза и склероза клубочков с нарушением функции почек.
Наиболее информативным тестом для выявления локальной внутрисосудистой коагуляции у больных с нефротическим синдромом служат определение уровня продуктов деградации фибрина (ПДФ) в моче и данные коагулограммы.
Выраженность клинических проявлений нефротического синдрома, быстрота его возникновения и развития могут варьировать в широких пределах. В одних случаях он может развиваться медленно, постепенно, вяло, в других - быстро и даже бурно (например, при остром и подостром гломерулонефрите).
Клинически различают две формы нефротического синдрома - чистую и смешанную (Л. Р. Полянцева, 1983). О чистом нефротическом синдроме говорят тогда, когда он протекает без гипертензии и гематурии. К смешанной форме относят те случаи заболевания, когда признаки, свойственные нефротическому синдрому, сочетаются с гипертензией и гематурией. Такие варианты нефротического синдрома некоторые авторы обозначают соответственно как нефротически-гипертоническую (Е. М. Тареев, 1958) и нефротически-гематурическую (М. Я. Ратнер, 1977) формы.
Нефротический синдром может протекать по-разному. Л. Р. Полянцева (1983) выделяет три варианта течения: эпизодический, или рецидивирующий, персистирующий и прогрессирующий. Для первого из них, эпизодического, характера смена рецидивов заболевания ремиссиями различной продолжительности (от нескольких месяцев до нескольких лет, иногда до 8-10 лет и более). Число таких ремиссий или рецидивов на протяжении болезни может достигать 5-10 и более. Ремиссии возникают под влиянием лекарственной терапии либо спонтанно. Однако спонтанные ремиссии наблюдаются редко (в 8-18 % случаев) и в основном у детей. Этот вариант течения встречается примерно у 20 % больных с нефротическим синдромом различной этиологии, преимущественно при минимальных гистологических изменениях в почечных клубочках и при мембранозном типе гломерулонефрита.
Наиболее часто наблюдается персистирующий вариант течения (примерно у половины всех больных с нефротическим синдромом). Он характеризуется вялым, медленным, но упорным прогрессирующим течением. Несмотря на активную патогенетическую и симптоматическую терапию, заметной и стойкой клинико-лабораторной ремиссии не наступает и спустя 8-10 лет от начала заболевания развивается хроническая почечная недостаточность. Морфологической основой его в большинстве случаев служит мембранозный или пролиферативно-мембранозный хронический гломерулонефрит.
Прогрессирующий (или быстро прогрессирующий) вариант течения нефротического синдрома характеризуется быстрым (в течение 1-3 лет) развитием хронической почечной недостаточности. Он обычно сопутствует экстракапиллярному гломерулонефриту.
Течение нефротического синдрома нередко сопровождается развитием осложнений, обусловленных как самим заболеванием, так и лекарственными препаратами, которые используются для его лечения. К осложнениям относятся различные инфекции (пневмонии, плевриты, часто осумкованные, перитонит, фурункулез, рожистое воспаление и др.), реже - периферические флеботромбозы, тромбоэмболии легочной артерии, тромбозы артерий почек с развитием инфаркта, возможны инсульты и тромбозы сосудов головного мозга.
Одним из наиболее тяжелых, хотя и редких, осложнений нефротического синдрома может быть пневмококковый перитонит. Клинически он отличается постепенным началом, сравнительно вялым течением. Иногда развивается бурно и заставляет думать об острых заболеваниях органов брюшной полости с развитием перитонита. Однако во время операции, кроме явлений гнойного перитонита, других патологических изменений со стороны органов брюшной полости не находят. В доантибактериальный период больные нефротическим синдромом, осложнившимся перитонитом, обычно погибали. В настоящее время удается спасти многих таких больных благодаря своевременному применению антибиотиков.
К тяжелым осложнениям нефротического синдрома относится и нефротический криз. Правда, встречается он, как и перитонит, крайне редко. Клинически характеризуется остро возникающими болями в животе без определенной локализации, нередко сопровождающимися симптомами раздражения брюшины, повышением температуры, появлением рожеподобных кожных эритем, преимущественно в области живота, грудной клетки, передней поверхности бедер, имеющих тенденцию к миграции, уменьшением диуреза, лейкоцитозом, лейкоцитурией. Этому обычно предшествуют снижение либо полная потеря аппетита, тошнота, рвота. Кроме того, для нефротического криза весьма характерно появление быстро нарастающей гиповолемии с резким уменьшением объема циркулирующей крови (иногда до 55 % от нормального) и возникновением гиповолемического (нефротического) шока (коллапса) с резким падением артериального давления. Механизм этого осложнения не совсем ясен. Однако полагают, что он связан с накоплением в крови и отечной жидкости высокоактивных веществ (гистамина, брадикинина и др.), оказывающих сосудорасширяющее действие и резко повышающих сосудистую и капиллярную проницаемость. В результате из сосудистого русла происходит усиленная транссудация жидкой части плазмы крови с развитием выраженной гиповолемии.
Существует мнение, что нефротический синдром предрасполагает к развитию и увеличению частоты ишемической болезни сердца и инфаркта миокарда вследствие того, что у этих больных встречаются наиболее атерогенные (IIБ и IV) типы гиперлипидемии. Однако это мнение не является общепризнанным, так как в литературе имеются сведения о том, что ишемическая болезнь при нефротическом синдроме, напротив, встречается редко.
Осложнения, обусловленные лекарственной непереносимостью, особенно при назначении лекарств в больших дозах и в течение длительного времени, могут проявляться в виде кожных аллергических реакций, лейкопении, тромбоцитопении, агранулоцитоза, образования язв в желудке и двенадцатиперстной кишке с язвенным кровотечением и перфорацией язвы, лекарственных психозов, сахарного диабета и др. У некоторых больных аллергические осложнения связаны с употреблением не только лекарственных средств, но и продуктов питания (шоколад, молоко, ананасы, апельсины и др.).
Многие из перечисленных осложнений нефротического синдрома и его лекарственной терапии могут быть причиной смертельного исхода. В то же время в литературе имеются сообщения о возможности развития в редких случаях спонтанной ремиссии в течении нефротического синдрома на фоне присоединившейся инфекции - пневмонии, рожистого воспаления и др.
При нефротическом синдроме прогноз зависит от многих факторов, в том числе от основного заболевания, следствием которого он является, длительности заболевания, варианта течения, возраста больного, эффективности лекарственной терапии, тяжести морфологических изменений в почках и их функционального состояния. Полное и стойкое выздоровление наблюдается редко. Лишь при первичном липоидном нефрозе у детей оно возможно в 70-90 % случаев.
У подавляющего большинства больных со временем, в одних случаях раньше, в других - позже, появляются и нарастают признаки нарушения функции почек, гипертензия (иногда злокачественная), развивается хроническая почечная недостаточность с последующим переходом в ее терминальную фазу - азотемическую уремию, которая и приводит больного к летальному исходу.
Диагностика Нефротического синдрома
Установить диагноз нефротического синдрома несложно. Для этого не требуется каких-либо специальных методов исследования. Наличие отеков, выраженной протеинурии, гипо- и диспротеинемии, гиперхолестеринемии обычно не вызывает сомнения в том, что это клинико-лабораторные признаки нефротического синдрома. Труднее бывает решить, чем вызван нефротический синдром, какое основное заболевание или патологический процесс привели к его развитию, какова в каждом конкретном случае его причина, поскольку таких причин может быть много. Для уточнения этого важного вопроса, с решением которого во многих случаях связан выбор наиболее рациональной терапии, необходимо провести всестороннее клиническое, лабораторное и инструментальное обследование больного, а в ряде случаев приходится прибегать к специальным методам исследования - иммунологическим, радиоизотопным, ангиографическим, вплоть до прижизненной пункционной биопсии почек, подслизистого слоя десны, прямой кишки и др.
Лечение Нефротического синдрома
Все больные с нефротическим синдромом нуждаются в госпитализации, если возможно - в специализированное нефрологическое отделение для уточнения генсеза нефротического синдрома, выбора и проведения наиболее рационального метода лечения. Независимо от причины возникновения нефротического синдрома всем больным назначается постельный резким, диета с ограничением поваренной соли и жидкости, симптоматические средства (диуретики, антигистаминные средства, препараты кальция, аскорбиновая кислота, рутин, при необходимости антибиотики, сердечные). В связи с иммуновоспалительным генезом нефротического синдрома в настоящее время для его лечения широко используются методы и средства иммунодепрессивной терапии, к числу которых относятся глюкокортикостероидные гормоны (преднизолон и его аналоги), цитостатические препараты (имуран, азатиоприн, лейкеран, циклофосфамид и др.), антикоагулянты прямого (гепарин) и. непрямого (фенилин, пелентан, омефин и др.) действия. Используются также, хотя они и менее эффективны, противовоспалительные средства (индометацин, метиндол, вольтарен, бруфен) и антиагреганты (курантил, дипиридамол, персантин).
Вопросы диетотерапии, характеристика механизма действия упомянутых средств патогенетической терапии, дозировка, продолжительность основного курса лечения в условиях стационара и поддерживающей терапии в условиях поликлиники, оценка эффективности этого вида терапии, возможные побочные действия подробно изложены при описании лечения острого и хронического гломерулонефрита. К этому можно лишь добавить, что стероидная терапия наиболее показана при липоидном нефрозе (чистом, идиопатическом нефротическом синдроме), а также при нефротическом синдроме, обусловленном лекарственным поражением почек, системной красной волчанкой и диффузным гломерулонефритом. В то же время назначение глюкокортикостероидных гормонов неэффективно и не показано больным с нефротическим синдромом при диабетическом гломерулосклерозе, опухолях почек, туберкулезе, сифилисе, амилоидозе почек, а также при сочетании нефротического синдрома с гипертензией (смешанная форма гломерулонефрита). Недостаточно эффективны глюкокортикостероиды при нефротическом синдроме у больных геморрагическим васкулитом и узелковым периартериитом.
Цитостатики назначаются больным при наличии противопоказаний к стероидной терапии или при отсутствии эффекта от нее. Хороший терапевтический эффект дает лечение цитостатиками узелкового периартериита и синдрома Вегенера, сопровождающихся нефротическим синдромом (И. Е. Тареева и др., 1977). Эти препараты (особенно в сочетании со стероидными гормонами и антикоагулянтами) показаны при смешанной форме хронического гломерулонефрита, у больных с синдромом Гудпасчера, волчаночным нефритом, подострым гломерулонефритом и при некоторых других заболеваниях, сопровождающихся нефротическим синдромом.
При тяжелом течении нефротического синдрома, отсутствии эффекта от комплексной патогенетической терапии и особенно в случае развития нефротического криза используются плазмаферез, гемосорбция, "пульс-терапия" глюкокортикостероидами и цитостатиками. Кроме того, при нефротическом кризе в целях восполнения объема циркулирующей крови и для борьбы с гиповолемией внутривенно вливают реополиглюкин, декстраны, гемодез, белковые растворы (до 6ОО-800 мл в сутки), назначают антикининовые препараты (пармидин по 0,5 г 4 раза в день), антигистаминные средства, антибиотики.
После стационарного лечения в условиях поликлиники длительное время должна проводиться поддерживающая патогенетическая терапия. Продолжительность ее и дозы лекарственных препаратов, возможные их сочетания зависят от нозологической формы заболевания, течения нефротического синдрома и других факторов и должны указываться в выписке из истории болезни. Лечение необходимо проводить под тщательным контролем, с обязательным выполнением необходимого объема клинико-лабораторных методов исследования (общий анализ крови, мочи, сахар крови, мочевина и др.) в динамике.
Существенное место в комплексной терапии больных с нефротическим синдромом занимает санаторно-курортное лечение на климатических курортах (Байрам-Али, Ситораи-Махи-Хаса, в период ремиссии - на Южном берегу Крыма). Показания и противопоказания к направлению на санаторное лечение зависят от основного заболевания, следствием которого является нефротический синдром, и состояния функции почек.
Профилактика Нефротического синдрома
Необходимо рациональное и настойчивое лечение острого и хронического гломерулонефрита и других заболеваний почек, тщательная санация очагов инфекции, а также профилактика тех заболеваний, которые могут быть причиной нефротического синдрома. Следует проявлять осторожность в назначении лекарственных препаратов, обладающих нефротоксичностью и способностью вызывать аллергические реакции. Больные должны избегать переохлаждения, избыточной инсоляции. Они нуждаются в трудоустройстве с ограничением физических и нервных нагрузок.
К каким докторам следует обращаться если у Вас Нефротический синдром
Нефролог
Акции и специальные предложения
25.04.2019Грядут долгие выходные, и, многие россияне поедут отдыхать за город. Не лишним будет знать, как защитить себя от укусов клещей. Температурный режим в мае способствует активизации опасных насекомых...
05.04.2019
Заболеваемость коклюшем в РФ за 2018 г. (в сравнении с 2017 г.) выросла почти в 2 раза 1, в том числе у детей в возрасте до 14 лет. Общее число зарегистрированных случаев коклюша за январь-декабрь выросло с 5 415 случаев в 2017 г. до 10 421 случаев за аналогичный период в 2018 г. Заболеваемость коклюшем неуклонно растет с 2008 года...
20.02.2019
Главные детские специалисты фтизиатры посетили 72-ю школу Санкт-Петербурга для изучения причин, по которым 11 школьников почувствовали слабость и головокружения после постановки им в понедельник, 18 февраля, пробы на туберкулез
Медицинские статьи
Почти 5% всех злокачественных опухолей составляют саркомы. Они отличаются высокой агрессивностью, быстрым распространением гематогенным путем и склонностью к рецидивам после лечения. Некоторые саркомы развиваются годами, ничем себя не проявляя...
Вирусы не только витают в воздухе, но и могут попадать на поручни, сидения и другие поверхности, при этом сохраняя свою активность. Поэтому в поездках или общественных местах желательно не только исключить общение с окружающими людьми, но и избегать...
Вернуть хорошее зрение и навсегда распрощаться с очками и контактными линзами - мечта многих людей. Сейчас её можно сделать реальностью быстро и безопасно. Новые возможности лазерной коррекции зрения открывает полностью бесконтактная методика Фемто-ЛАСИК.
Косметические препараты, предназначенные ухаживать за нашей кожей и волосами, на самом деле могут оказаться не столь безопасными, как мы думаем
Содержание
Протекает данное заболевание, как правило, тяжело. Этот процесс может быть осложнен возрастом пациента, его клинической симптоматикой, сопутствующими патологиями. Вероятность положительного исхода непосредственно связана с адекватно подобранным и своевременно начатым лечением.
Нефротический синдром - что это такое
Почечные синдромы диагностируются на основе информации об изменениях в анализах мочи и крови. Заболевания такого типа сопровождают отеки, локализирующиеся по всему телу, кроме того, для них характерна повышенная свертываемость крови. Нефротический синдром – это расстройство работы почек, вследствие чего увеличивается количество белка, удаляющегося из организма посредством мочеиспускания (это называется протеинурией). Кроме того, при патологии происходит сокращение альбумина в крови и нарушается обмен жиров, белков.
Нефротический синдром - причины
Пока остаются не до конца изученными причины нефротического синдрома, однако уже известно, что они делятся на первичные и вторичные. К числу первых относится наследственная предрасположенность к гломерулонефриту, болезни мочевыводящих путей, врожденные патологии функционирования и строения почек (недуг чаще возникает при амилоидозе, при нефропатии беременных, при опухолях почек, при пиелонефрите). Вторичными причинами развития заболевания считаются:
- вирусные инфекции, включая гепатит и СПИД;
- эклампсия/преэклампсия;
- сахарный диабет;
- туберкулез;
- частый прием медикаментов, которые влияют на работу почек/печени;
- заражение крови;
- возникновение аллергических реакций;
- эндокардит хронического типа;
- отравление химическими веществами;
- врожденная недостаточность сердечной мышцы;
- онкологические новообразования в почках;
- волчанка, другие аутоиммунные болезни.
Нефротический синдром - классификация
Как было написано выше, заболевание может быть первичным или вторичным, в зависимости от причин его появления. При этом первая форма патологии подразделяется на приобретенную и наследственную. Если с последним видом нефропатии все ясно, то приобретенная характеризуется внезапным развитием болезни на фоне различных почечных недугов. Классификация нефротического синдрома также включает идиопатическую форму заболевания, при которой ее причины остаются неизвестными (установить их невозможно). Идиопатическая мембранозная нефропатия чаще диагностируется у детей.
Существует, кроме того, другая классификация, основывающаяся на реакции организма на лечение заболевания гормонами. Так, патология подразделяется на:
- гормоночувствительную (хорошо лечится препаратами гормонального типа);
- нечувствительную к гормонам (при этом лечение проводится медикаментами, которые подавляют интенсивность нефротического синдрома).
В зависимости от степени выраженности симптомов, заболевание почек может быть:
- острым (при этом признаки недуга проявляются единоразово);
- хроническим (симптоматика возникает периодически, после чего наступает период ремиссии).
Нефротический синдром - патогенез
Патология чаще поражает ребенка, а не взрослого, при этом развивается синдром, как правило, в возрасте до 4 лет. Статистика говорит о том, что более подвержены недугу мальчики, чем девочки. Патогенез нефротического синдрома заключается в том, что в организме человека нарушается белково-липидный обмен, в результате чего в моче накапливаются эти два вещества, которые просачиваются в клетки кожи. Как следствие возникает характерная симптоматика нефропатии – отечность. Без правильной терапии болезнь приводит к тяжелым осложнениям, а в крайнем случае возможен летальный исход.
Нефротический синдром у детей
Это собирательное понятие включает целый комплекс симптомов и характеризуется обширными отеками жировой клетчатки, скоплением жидкости в полостях организма. Врожденный нефротический синдром у детей, как правило, развивается в младенческом возрасте и вплоть до 4 лет. При этом определить причину заболевания у малышей зачастую не представляется возможным или является затруднительной задачей. Врачи связывают детскую нефропатию с несформированной иммунной системой ребенка и его уязвимостью к ряду патологий.
Врожденное заболевание финского типа у ребенка может развиваться даже внутриутробно и вплоть до 3 лет. Синдром получил такое название вследствие исследования его финскими учеными. Нередко нефропатия у деток возникает на фоне других недугов:
- при гломерулонефрите;
- системной волчанке;
- склеродермии;
- васкулите;
- диабете;
- амилоидозе;
- онкологии.
Кроме перечисленных патологических состояний, толчком может послужить болезнь минимальных изменений или фокальный сегментарный гломерулосклероз. Диагностика нефротического синдрома у деток не представляется сложной задачей: даже внутриутробно можно выявить патологию посредством анализа околоплодной жидкости и ультразвукового исследования.

Острый нефротический синдром
Заболевание, которое диагностировали впервые называют «острый нефротический синдром». К предшествующей патологии симптоматике относятся:
- спад работоспособности, слабость;
- снижение диуреза;
- отечный синдром, который начинается из-за задержки воды и натрия в организме (локализируется симптом повсеместно: от лица до лодыжек);
- повышение АД (диагностируется у 70% больных).
Причины острого нефротического синдрома устраняются посредством антибактериальной терапии. При этом курс лечения длится примерно 10-14 суток. Патогенетическая терапия предполагает применение антикоагулянтов (на основе гепарина) и антиагрегантов (курантил). Кроме того, обязательной составляющей восстановления здоровья пациента является симптоматическое лечение, которое включает прием препаратов, оказывающих диуретический эффект (Гипотиазид, Фуросемид). При осложненной, долго длящейся болезни назначают кортикостероиды и пульс-терапию.
Хронический нефротический синдром
Для данной формы заболевания характерна смена периодов обострения и ремиссии. Как правило, хронический нефротический синдром диагностируется во взрослом возрасте из-за неправильного либо недостаточного лечения острой нефропатии в детстве. Основные клинические признаки патологии зависят от ее формы. Распространенная симптоматика синдрома – это:
- повышение артериального давления;
- отечность на теле, лице;
- плохая работа почек.
Самостоятельное лечение заболевания недопустимо: основная терапия происходит в условиях специализированного стационара. Общими требованиями ко всем больным являются:
- бессолевая диета;
- ограничение приема жидкости;
- прием назначенных врачом препаратов;
- соблюдение рекомендованного режима;
- избежание переохлаждения, психических и физических нагрузок.

Нефротический синдром - симптомы
Основным признаком нефропатии является отечности на теле. При первой стадии патологии она локализируются преимущественно на лице (как правило, на веках). После отеки возникают в области половых органов, поясницы. Симптом распространяется на внутренние органы: жидкость скапливается в брюшине, пространстве между легкими и ребрами, подкожной клетчатке, перикарде. Другие признаки нефротического синдрома – это:
- сухость во рту, частая жажда;
- общая слабость;
- головокружения, сильные мигрени;
- нарушение мочеиспускания (объем выделения мочи снижается до литра в сутки);
- тахикардия;
- диарея/рвота или тошнота;
- болезненность, тяжесть в области поясницы;
- увеличение брюшины (живот начинает расти);
- кожа становится сухой, бледной;
- снижается аппетит;
- одышка в состоянии покоя;
- судороги;
- расслоение ногтей.
Нефротический синдром - дифференциальная диагностика
Для определения формы и степени заболевания проводится дифференциальная диагностика нефротического синдрома. При этом основными методиками выступают осмотр, опрос больного, взятие лабораторных анализов и проведение аппаратного обследования пациента. Дифференциальная диагностика осуществляется врачом-урологом, который оценивает общее состояние больного, проводит осмотр и пальпацию отеков.
Анализы мочи и крови подвергаются лабораторной диагностике, в ходе которой осуществляются биохимические и общие исследования. При этом специалисты выявляют пониженное или повышенное количество в жидкостях альбумина, белков, холестерина. С помощью диагностических методик определяется фильтрационная способность почек. Аппаратная диагностика предполагает:
- биопсию почек;
- УЗИ почек (это позволяет обнаружить новообразования в органе);
- сцинтиграфию с контрастом;
- рентген легких.

Лечение нефротического синдрома
Терапия заболевания предполагает комплексный подход. Лечение нефротического синдрома обязательно включает прием глюкокортикоидов (Преднизол, Преднизолон, Медопред, Солу-Медрол, Метилпреднизолон, Метипред), которые помогают снять отечность, оказывают противовоспалительное действие. Кроме того, пациенту с нефропатией назначаются цитостатики (Хлорамбуцил, Циклофосфамид), сдерживающие распространение патологии, и иммунодепрессанты, они же антиметаболиты, для незначительного снижения иммунитета (это нужно для лечения заболевания).
Обязательной составляющей медикаментозного лечения нефротического синдрома является прием мочегонных средств – диуретиков типа Верошпирона, которые служат эффективным способом снятия отечности. Кроме того, при данном заболевании предусмотрено введение специальных растворов в кровь – инфузионная терапия. Препараты, концентрацию и объем врач рассчитывает индивидуально для каждого пациента). К таким медикаментам относятся антибиотики и альбумин (заменяющее плазму вещество).
Диета при нефротическом синдроме
Пациентам с нефропатией при ярко выраженной отечности и отклонениях белка в моче обязательно нужно соблюдать диету. Она направлена на нормализацию обменных процессов и предупреждения дальнейшего образования отеков. Диета при нефротическом синдроме предполагает употребление не больше 3000 кКал в сутки, при этом пища должна поступать в организм в маленьких количествах. Во время лечения синдрома нужно отказаться от острых, жирных продуктов, минимизировать соль в рационе и сократить объем потребления жидкости до 1 литра в день.
При нефротическом синдроме стоит исключить из меню следующие продукты:
- хлебобулочные изделия;
- жареная пища;
- твердые сыры;
- молочные продукты с высоким процентом жирности;
- жирная еда;
- маргарин;
- газированные напитки;
- кофе, крепкий чай;
- приправы, маринады, соусы;
- чеснок;
- бобовые;
- сладости.

Осложнения нефротического синдрома
Неверное или несвоевременное лечение нефропатии может повлечь негативные последствия, включая распространение инфекций из-за ослабленного иммунитета. Это объясняется тем, что во время терапии используются подавляющие иммунную систему препараты, чтобы увеличить воздействие определенных медикаментов на пораженные органы. Возможные осложнения нефротического синдрома включают нефротический криз, при котором белки в организме понижаются до минимума, а АД растет.
Опасным для жизни осложнением может стать отек головного мозга, который развивается вследствие скопления жидкости и роста давления внутри черепа. Иногда нефропатия влечет отек легких и инфаркт, для которого характерен некроз тканей сердца, появление сгустков в крови, тромбоз вен и артерий, атеросклероз. Если патологию выявили у беременной, то для нее и плода это грозит гестозом. В крайних случаях врач рекомендует прибегнуть к прерыванию беременности.
Видео: что такое нефротический синдром
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим!НЕФРОТИЧЕСКИЙ СИНДРОМ (греч, nephros почка: синдром) - неспецифический симптомокомплекс, характеризующийся массивной протеинурией (5 и более граммов в сутки) и нарушениями белково-липидного и водно-солевого обмена, проявляющимися гипоальбуминемией, диспротеинемией, гиперлипидемией, липидурией, отеками и водянкой серозных полостей.
История вопроса о данном симптомокомплексе насчитывает более 70 лет, однако термин «нефротический синдром» фигурирует в литературе лишь с 1949 г. Термин получил мировое признание, почти полностью заменив старый термин «нефроз», и в 1968 г. был введен в номенклатуру болезней ВОЗ. Однако и старый термин «нефроз» еще не полностью утратил свое значение. Его употребляют патологоанатомы, особенно применительно к амилоидозу почек, и педиатры, многие из к-рых пользуются термином «липоидный нефроз». Последний согласно современной классификации болезней почек применяется для обозначения первичного Н. с. у детей и взрослых, развивающегося на основе минимальных клубочковых изменений. Учение о липоидном нефрозе как о дистрофическом изменении канальцевого эпителия нашло продолжение в том, что многие формы поражений почек, развивающихся в связи с токсическими и некротическими их повреждениями (нефроз токсический, нефроз миоглобинурийный, нефроз парапротеинемический, нефроз сифилитический и др.) стали трактоваться так же. В Международной классификации болезней их относят к группе нефропатий с уточнением их этиологии или к группе острой почечной недостаточности с указанием на наличие некротических изменений той или иной локализации.
Чаще Н. с. болеют дети в возрасте от 2 до 5 лет и взрослые от 17 до 35 лет.
Этиология и патогенез
Н. с. подразделяют на первичный и вторичный. Первичный Н. с. развивается при таких заболеваниях почек, как гломерулонефрит, липоидный нефроз, мембранозная нефропатия, IgA-нефропатия, врожденный, семейный нефротический синдром, неф-ропатическая форма первичного амилоидоза.
Вторичный Н. с. обусловлен многочисленными заболеваниями. К ним относятся системная красная волчанка, узелковый периартериит, системная склеродермия, ревматизм, ревматоидный артрит, геморрагический васкулит, затяжной септический эндокардит, хрон, воспалительные заболевания, туберкулез, сифилис, гепатит и др. Более редкой причиной Н. с. являются лимфогранулематоз, миеломная болезнь, тромбоз вен и артерий почек, аорты или нижней полой вены; опухоли различной локализации; аллергические заболевания. Вторичный Н. с. может развиваться при нефропатии беременных, а также при сахарном диабете (на почве диабетического гломерулосклероза).
Дискутируется вопрос о возможностях и механизмах развития Н. с. при пиелонефрите. Определенную проблему составляет развитие гломерулонефрита в почечном аллотрансплантате, нередко в связи с Н. с.
Морфол, основой при вторичном Н. с. может быть специфическая нефропатия (волчаночная, ревматоидная и др.), амилоидоз почек, гломерулонефрит или сочетанная патология (как при узелковом периартериите). Поэтому гистол, картина при световой, иммунофлюоресцентной и электронной микроскопии отражает признаки не только самого Н. с., но и изменения, свойственные названным заболеваниям.
Антитела к этим антигенам в большинстве случаев принадлежат к классу IgM или одновременно к нескольким классам Ig.
Величина иммунных комплексов зависит от характера антигена и связанных с ним антител. Малые комплексы обыкновенно содержат избыток антигенов и растворимы. Большие комплексы, мол. вес к-рых больше 50 ООО, содержат избыток антител, легко депонируются в стенках микрососудов органов, в т.ч. почек, вызывая развитие вторичных воспалительных реакций (нефропатий). Степень поражений органа зависит от концентрации комплексов, их состава и продолжительности антигенной стимуляции.
Однако не все заболевания, вызывающие Н. с., имеют доказанный им-мунокомплексный генез. Так, не ясен патогенез липоидного нефроза, врожденного Н. с. финского типа, Н. с. при таких генетически обусловленных болезнях, как мукополиса-харидозы или парциальная липодистрофия.
Изучаются иммуногенетические аспекты патогенеза Н. с. различного происхождения. Типирование по системе HLA больных с Н. с. показало существенное преобладание определенных антигенов системы гистосовместимости при ряде нозологических форм нефротического синдрома: при нефротическом синдроме на почве геморрагического васкулита преобладали HLA-BW35, среди больных с атопическим Н. с. у большей половины выявляли HLA-В12, при системной красной волчанке - HLA-38. Однако, по данным Томсона (Р. D. Thomson) с соавт. (1976) и Шерака (О. Scherak) с соавт. (1978), корреляции между клиническими, иммунологическими показателями и теми или иными антигенами системы HLA выявлено не было.
Если иммунол, концепция патогенеза применима для большинства нозологических форм, течение к-рых осложняет Н. с., то механизмы большой нефротической протеинурии нельзя признать окончательно выясненными. Определенными вехами в учении о патогенезе Н. с. являются: концепция обменно-дискрази-ческая; концепция эндокринной недостаточности; иммунологическая (в большей мере применимая к обусловливающей Н. с. нефропатии); метаболическая, или физико-химическая, являющаяся наиболее признанной.
Отправным пунктом метаболической концепции патогенеза является общепризнанный факт, что нефротическая протеинурия обусловлена гл. обр. усиленной проницаемостью клубочкового фильтра. Усиление клубочковой проницаемости прп Н. с., как установлено, прежде всего связано с уменьшением постоянного электрического заряда стенки капиллярной петли. Последнее обусловлено исчезновением из нее ciia- лопротепна, в норме тонким слоем покрывающего эндотелий и его отростки, лежащие на базальной мембране, и входящего также в состав самой мембраны.
Исследование хим. состава базальных мембран при различных формах нефротического синдрома позволило установить увеличение содержания коллагена в базальной мембране и активности ферментов, принимающих участие в его синтезе, а также уменьшение содержания в ней 3-гидроксипролина, 4-гидрокси-пролина, глицина.
Предполагается, что на местах максимальной потери анионов скапливаются полиморфно-ядерные лейкоциты, лизосомальные ферменты к-рых разрушают материал базальной мембраны, вследствие чего в мочу поступают фрагменты клубочковой базальной мембраны. Измененные, распластанные по базальной мембране подоциты (размеры их могут быть в 7-15 раз больше по сравнению с нормой) не полностью закрывают места разрушения, через к-рые п происходит утечка высокомолекулярного белка. Синтез вещества базальной мембраны подоцитами и (или) мезангиальными клетками снижен и извращен. При большой фильтрации белков через мембраны капилляров клубочков проксимальные канальцы не в состоянии ре-абсорбировать и деградировать белок, что ведет к развитию тяжелой гиалиново-капельной и вакуольной дистрофии эпителия.
Патологическая анатомия
При нефротическом синдроме первичными являются изменения гломерулярного фильтра, с ними связана нарастающая протеинурия.
Изменения канальцев, стромы, сосудов вторичны и развиваются в связи с реабсорбционной тубулоинтер-стпциальной недостаточностью и со все возрастающей в этих условиях гипоксией почечной ткани. Изменения почек при Н. с., рассматриваемые как протеинурические повреждения, хорошо прослеживаются в динамике на ультраструктурном и клеточном уровнях.
Протеинурия, обусловленная избыточной фильтрацией белков плазмы, превосходящей реабсорбционные возможности канальцевого эпителия, вызывает структурную перестройку гломерулярного фильтра и канальцевого аппарата.
При протеинурии в цитоплазме подоцитов появляется множество пи-ноцитозных пузырьков, выявляется хорошо развитая цитоплазматическая сеть, обилие рибосом и полисом, усиливается фибриллярный рисунок цитоплазмы, причем фибриллы ориентированы по оси возможного сокращения клеток-насосов (рис. 1). Эти ультраструктурные изменения свидетельствуют о повышенной функц, активности подоцитов. Декомпенсация функции подоцитов ведет к повреждению эндотелия, он вакуолизируется, набухает, происходит его десквамация, что сопровождается компенсаторной пролиферацией клеток эндотелия.
Повреждение гломерулярного фильтра сопровождается адаптивной гиперплазией мезангиальных клеток, продуцирующих мембраноподобное вещество мезангиального матрикса и вещество базальной мембраны. Отложение этого вещества в мезангии и очаговое утолщение базальной мембраны вблизи активных мезангиальных клеток дополняют структурную адаптивную перестройку гломерулярного фильтра при Н. с.
Морфол, эквивалентом протеинурии и истощения резорбтивной функции эпителия канальцев является гиалиново-капельная, вакуольная, баллонная и жировая дистрофия эпителия (цветн. рис. 15, 16, 17), при к-рых активность ферментов в эпителии нефронов резко снижена (см. Дистрофия клеток и тканей). Электронно-микроскопически обнаруживаются набухание, вакуолизация и распад митохондрий, разрыв цистерн цитоплазматической сети, разрушение мембран. В результате дистрофических процессов развивается некробиоз и десквамация эпителия, к-рые являются основой формирования цилиндров, обтурирующих просветы канальцев, что приводит к кистозному их расширению и атрофии.

Отражением функц, недостаточности лимф, системы почек - второй системы реабсорбции при Н. с. служит отек интерстиция, к-рый быстро сменяется склерозом, причем среди разрастаний соединительной ткани часто встречаются большие светлые клетки с пенистой цитоплазмой (рис. 2), к-рые считают макрофагами, фагоцитировавшими липиды. В сосудах почек находят плазматическое пропитывание и гиалиноз, склероз стенок.
Первичный нефротический синдром. Морфология первичного Н. с. складывается из изменений, характерных для следующих его форм: липоидный нефроз, фокальный сегментарный гломерулярный гиалиноз, мембранозный гломерулонефрит (мембранозная нефропатия), врожденный Н. с. (сведения о нем см. ниже).
Липоидный нефроз (син.: идиопатический Н. с. детей, нефропатия с минимальными изменениями) описан впервые Мунком (F. Munk, 1913), к-рый обнаружил в моче больных и в эпителии канальцев липиды. Он полагал, что изменения в почках связаны с общими нарушениями обмена.
Долгое время термины «липоидный нефроз», «мембранозный гломерулонефрит», «второй тип нефрита Эллиса», «нефротический синдром» употреблялись как синонимы. Благодаря работам Джонса (D. В. Jones, 1957) было выделено несколько форм Н. с.: минимальные гломерулярные изменения, мембранозный гломерулонефрит и лобулярный гломерулонефрит.
Название «липоидный нефроз» было оставлено только для обозначения своеобразной патологии детей, проявляющейся Н. с. с минимальными изменениями в клубочках почек, выявляемых при светооптическом исследовании. Термины «липоидный нефроз» и «минимальные изменения» стали использоваться как синонимы.

Сущность минимальных изменений установлена с помощью электронной микроскопии материала биопсии почек. При липоидном нефрозе изменяются только подоциты, у к-рых происходит слияние малых отростков, базальная мембрана при этом остается неизмененной (рис. 3, а). После нескольких лет болезни к минимальным изменениям присоединяется очаговое утолщение базальных мембран капилляров (рис. 3, б), увеличение мезангиального матрикса или количества мезангиальных клеток. Если заболевание ведет к почечной недостаточности, в клубочках обнаруживают фокальный сегментарный склероз капилляров.
В эпителии проксимальных канальцев на ранних стадиях болезни выявляют двоякопреломляющие лн-гшды и гранулы резорбированного белка. Со временем липиды исчезают из эпителия, появляются признаки атрофии канальцев, к-рая никогда не бывает значительной. Интерстиций почек отечен, к отеку присоединяется разрастание соединительной ткани, в к-рой находят пенистые клетки. При длительном течении болезни встречается утолщение внутренней оболочки сосудов.
Вид почек при липоидном нефрозе, протекающем без почечной недостаточности, характерен: они увеличены, очень бледные, поверхность их гладкая, на разрезе ткань набухшая, отечная, желто-белая или бледно-серая - большая белая почка (см. Гломерулонефрит). В случаях смерти от почечной недостаточности почки немного уменьшены, плотные, поверхность их гладкая; ткань почек серого цвета, на разрезе выявляется желтая пятнистость.

Фокальный сегментарный гломерулярный гиалиноз (очаговый склерозирующий гломерулонефрит) характеризуется преимущественным поражением юкстамедуллярных клубочков. Характерные для него изменения в виде сегментарного склероза впервые были описаны Ричем (A. R. Rich, 1957) у детей с липоидным нефрозом. Позднее Хабиб (R. Habib) с соавт. (1971) предложили для названия этих изменений термин «сегментарный гиалиноз». В процесс вовлекаются отдельные юкстамедул-лярные клубочки (фокальные изменения), в к-рых склерозируются отдельные сегменты сосудистого пучка (сегментарные изменения); остальные клубочки интактны. В начале заболевания на светооптическом уровне изменения оцениваются как минимальные; электронно-микроскопически в материале биопсии почки находят характерные изменения базальной мембраны капилляров: неровные контуры эндотелиальной поверхности базальной мембраны (рис. 4, а). При выраженной морфол, картине в отдельных капиллярах клубочков появляется гиалиновый материал в виде шаровидных отложений, обычно тесно связанных с капсулой клубочка (рис. 4, б). В клубочках обнаруживаются пенистые клетки - мезангиальные клетки,содержащие липиды (рис. 4, в); такие же клетки появляются и в интерстиции.
При иммуногистохимическом исследовании в капиллярах клубочков находят IgM, поэтому не исключают участия первичного иммунного механизма в развитии гломерулярных изменений.
По мере усиления интенсивности болезни в процесс вовлекаются клубочки поверхностных отделов коркового вещества. Сначала развивается склероз отдельных сосудистых петель, затем он охватывает все сосудистые петли клубочка (глобальный склероз). В канальцах находят жировую и белковую дистрофию эпителия, гиалиновые цилиндры в просветах, встречаются мелкие очаги кальцификации. Патогномонично образование очагов коллапса и атрофии канальцев, сопровождающееся склерозом стромы. Распространенность изменений канальцев пропорциональна выраженности изменений в клубочках.
Макроскопический вид почек тот же, что и при липоидном нефрозе.
Мембранозный гломерулонефрит характеризуется различными морфол. изменениями (см. Гломерулонефрит).
Вторичный нефротический синдром. Морфологической основой вторичного Н. с. является гломерулонефрит, к-рый может быть первичный или вторичный (при малярии, лейшманиозе, бактериальном эндокардите, ревматизме, системной красной волчанке, узелковом периартериите, геморрагическом васкулите, нефропатии беременных, гепатите, циррозе печени, тромбозе почечных вен, опухолях и т. д.). По своему генезу в большинстве случаев это иммунокомплексный гломерулонефрит, обычно с подострым и хроническим, иногда острым течением. Гистологически при таком гломерулонефрите выявляются различные типы, однако преобладают экстракапиллярный продуктивный, мембранозный, мезангиокапилляр-ный и фибропластический; определенную специфику имеет волчаночный нефрит. Гломерулонефрит антитель-ного генеза при Н. с. встречается редко, прежде всего при синдроме Гудпасчера. В таких случаях при гистол, исследовании находят пролиферативный экстра- или интракапил-лярный типы гломерулонефрита. При Н. с., осложняющем гломерулонефрит любого генеза, резко выражены дистрофические изменения канальцев, слущивание эпителия, образование цилиндров. В тех случаях, когда резко выражена гидропическая дистрофия канальцевого эпителия, принято говорить о гидро-пическом нефрозе. Его описывали при туберкулезе, эндокринопатиях, авитаминозах, голодании, но особенно часто при хрон, поражениях кишечника, сопровождающихся диареей (нефроз кишечного истощения).
При хроническом пиелонефрите развитие Н. с. связано не столько с тубулоинтерстициальными изменениями, сколько с инвазивным гломерул итом, ведущим к тяжелым изменениям базальной мембраны и подоцитов гломерулярного фильтра.
Прогноз при Н. с. зависит от многих факторов: возраста, характера основного заболевания, особенностей нефропатии, морфол, особенностей (ремиссий не бывает при фибропластическом варианте), длительности II. с., клин, формы, адекватности лекарственной терапии и др.
Причины смертельных исходов: прогрессирующее течение основного заболевания и (или) нефропатии как основного проявления этого заболевания; почечная недостаточность (острая или хроническая); инф. осложнения (пневмония, эмпиема плевры, сепсис, апостематозный нефрит); тромбоэмболии; агранулоцитоз; жел.-киш. кровотечение и др.
Профилактика
Меры специфической профилактики развития Н. с. не разработаны. Определенное значение могут иметь раннее и успешное лечение заболеваний, осложняющихся Н. с., а также диспансеризация больных.
Врожденный (семейный) нефротический синдром
Врожденный (семейный) нефротический синдром объединяет группу заболеваний, при к-рых отеки появляются в первые недели жизни ребенка в связи с развитием у него изменений в почках еще в антенатальном периоде. Н. с. иногда имеет семейный характер и нередко наследуется. Наибольшее распространение Н. с. отмечалось в Финляндии (заболеваемость среди новорожденных до 1980 г. составляла 1 на 10 000 родившихся). В других странах, в т. ч. и в СССР, заболевание встречается значительно реже.
Особенности клинико-морфологических проявлений Н. с. у детей в Финляндии дало основание для выделения так наз. врожденного Н. с. финского типа, представляющего собой генетически детерминированный вариант патологии, наследуемый по аутосомно-рецессивному типу. Предполагается, что мутация впервые произошла ок. 400 лет тому назад в одном из сев.-зап. р-нов Финляндии, к-рый в течение многих лет имел характерные черты изолята, где были нередки родственные браки. Рождению ребенка с Н. с. предшествует тяжело протекающая беременность. При этом выявляются иммунол. феномены несовместимости между матерью и плодом (в крови у матери и ребенка обнаружены преци-питирующие антитела, направленные против антигенов почек плода и плаценты). Роды нередко преждевременные, плацента увеличена и составляет более 25% веса тела новорожденного.
Врожденный Н. с. финского типа проявляется с первых дней жизни ребенка (реже - после 2 мес.) и характеризуется выраженными отеками, протеинурией, тяжелой гипопротеинемией с резкой гипогамма-глобулинемией. Такие дети отстают в физическом развитии, у них выражены стигмы дизэмбриогенеза (деформация ушных раковин, синдактилия, гипертелоризм, грыжи и др.); они гипотрофичны, а динамичны, подвержены инфекционным болезням и другим заболеваниям, сопровождающимся септическими осложнениями, к-рые, как правило, являются причиной летального исхода.
При гистол, исследовании почек выявляются четкообразные це j [очечные расширения проксимальных отделов нефрона (псевдокистоз), обнаруживаются различной степени выраженности гломерулярные, тубулярные и интерстициальные изменения, степень к-рых нарастает по мере прогрессирования заболевания, а также большое количество фетальных гломерул и гломерул с увеличенным диаметром.
Врожденный Н. с., встречающийся у детей спорадически (в других странах), выявляется, как правило, в более позднем возрасте (нередко в конце первого или на втором году жизни), течение его более легкое. В отличие от врожденного Н. с. финского типа в почках при этом могут наблюдаться следующие варианты морфол, изменений: мезангиальный диффузный склероз, фокальный или сегментарный гиалиноз и гломерулонефрит с экстрамембранной локализацией патол, процесса; микрокис-тоз наблюдается реже.
Диагноз врожденного Н. с. не представляет трудности и основан на данных анамнеза, типичной клин, картине, данных лабораторных исследований и биопсии почки.
Лечение не разработано. Применение глюкокортикоидных гормонов и иммуноденрессантов неэффективно и нередко утяжеляет течение синдрома. Уменьшение анасарки иногда достигается применением диуретиков. В Финляндии было проведено несколько операций по пересадке почки детям до одного года с Н. с., но они не дали положительных результатов.
Прогноз неблагоприятный. Дети погибают от интеркуррентных заболеваний или почечной недостаточности.
Профилактика не разработана. Имеются данные о возможности антенатальной диагностики путем определения а-фетопротеина в амниотической жидкости. В случае положительной реакции рекомендуется прерывание беременности.
Экспериментальный нефротический синдром
Модели Н. с. позволяют уточнить его патогенетические механизмы и воспроизвести ряд изменений почек, характерных для этого синдрома.
Адекватной моделью первичного Н. с. считают аминонуклеозидный нефроз. Эта модель морфологически наиболее близка липоидному нефрозу, т. к., по данным Фаркар (М. G. Farquhar) и Дж. Пелейда, основные изменения при введении аминонуклеозида возникают в эпителии гломерулярного фильтра: по-допиты теряют малые отростки, вакуолизируется в цитоплазме их появляется большое количество бел-ковых гранул; повреждается щелевидная мембрана. Кефалидес, Фор-селл-Нотт (N. A. Kelalides, L. For-sell-Knott) установили, что базальная мембрана гломерулярного фильтра изменяется вторично, теряет гид-роксилизин, гидроксипролин и глицин; электронно-микроскопически находят изменения ее макромолеку-лярной структуры. Она становится повышенно проницаемой для крупномолекулярных белковых частиц (каталаза, ферритин).
Моделями вторичного Н. с. можно считать экспериментальные гломерулонефрит и амилоидоз, а также поражения почек, возникающие у подопытных животных под воздействием нек-рых органических и неорганических веществ. Для воспроизведения в эксперименте гломерулонефрита, сопровождающегося Н. с., используют разные воздействия: однократное или повторное парентеральное введение гетеро- или гомологичного белка, сенсибилизацию чужеродным белком и создание условий локализации гиперергической реакции (инфекции) в почках, микроорганизмы и их токсины, а также смеси бактериальных антигенов с гомологичной почечной тканью, антипочечную цитотоксическую сыворотку, гомологичную или аутологичную ткань почки. Эти эксперименты позволили доказать роль иммунол. повреждения (циркулирующие иммунные комплексы, ангиио-чечные антитела) базальной мембраны клубочковых капилляров в развитии Н. с. Циркулирующие иммунные комплексы находят в таких случаях электронно-микроскопически на эпителиальной стороне базальной мембраны; при повреждении ее антителами обнаруживают характерные изменения, подобные тем, к-рые возникают при пневморенальном синдроме Гудпасчера.
При экспериментальном амилоидозе, для воспроизведения к-рого обычно вводят казеин, показана роль глубоких обменных нарушений (белка, липидов) в развитии Н. с. Классические проявления амилоидного Н. с. (или нефроза) в виде мочевого синдрома, гипопротеинемии, гиперлипидемии, отеков обнаруживают на б-8-й нед. опыта (нефротическая стадия), когда амилоид «загружает» не только пирамиды, но и клубочки, а дистрофия канальцев и лимфостаз достигают максимума. В основе развития Н. с. в этих случаях, по мнению В. В. Серова, лежит первичное повреждение амилоидом гломерулярного фильтра и вторичная недостаточность тубулолимфатического аппарата реабсорбции почек. На моделях повреждения почек нек-рыми органическими и особенно неорганическими (ртуть, свинец, уран) соединениями Д. С. Саркисовымт П. И. Ремезовым показано значение токсических воздействий и состояния почечных канальцев для развития Н. с. Эти модели более применимы для изучения механизмов острой почечной недостаточности.
Библиография: Автандилов Г. Г. и Цибель Б. Н. Микроспектрофотомет-рическое исследование содержания сиаломуцинов гломерулярного фильтра при нефротическом синдроме, Бюлл. Эксперим, биол. Pi мед., т. 85, № 5, с. 613, 1978; Болезни почек, под ред. Г. Маждракова и Н. Попова, пер. с болг., с. 211, София, 1973; Игнатова М. С. и В ель-т и щ e в Ю. Е. Болезни почек у детей, М., 1973; они же, Наследственные и врожденные нефропатии у детей, JI., 1978; Основы нефрологии, под ред. E. М. Тареева, т. 1,с. 234, М., 1972; РатнерМ.Я., Серов В. В. и Томилина Н. А. Ренальные дисфункции, М., 1977; Саркисов Д. С. и Ремезов П. И. Воспроизведение болезней человека в эксперименте, М., 1960; Серов В. В. Морфологические основы иммунопатологии почек, М., 1968; Вапцаров И. и д р. Диспротеинемии, пер. с болг., София, 1978; Brenner В. М., В а у-1 i s Ch. a. D e e n W. M. Transport of molecules across renal glomerular capillaries, Physiol. Rev., v. 56, p. 502, 1976; Earley L. S. a. o. Nephrotic syndrome, Calif, med., v. 115, p. 23, 1971; E p-stein A. Concerning the causation of edema in chronic parenchymatous nephritis. Amer. J. med. Sci., v. 154, p. 638, 1917; Falk W. Nephrose und Neben- niere, Mschr. Kinderheilk., Bd 106, S. 161, 1958; H e p t i n s t a 1 1 R. H. Pathology of the kidney, Boston, 1974; H j e 1- I e J. T. a. o. Biosynthesis of basement membrane matrix by isolated rat renal glomeruli, Kidney Int., v. 15, p. 20, 1979; K i n c a i d - S m i t h P. The kidney, Oxford a. o., 1975; M a n d a 1 A. K. Electron microscopy of the kidney, in renal disease and hypertension, N. Y., 1979; M u n k F. Die Nephrosen, Med. Klin., Bd 12, S. 1019, 1916; Muller F. Morbus Brightii, Verh. dtsch. path. Ges., Bd 9. S. 64, 1905; The principles and practice of medicine, ed. by A. McGehee Harvey, N. Y., 1976; Sarre H. Nieren- krankheiten, Stuttgart, 1976; T h o m-s o n P. D. а. o. HLA antigens and atopic features in steroid-responsive nephrotic syndrome of childhood, Lancet, v. 1, p. 765, 1976.
Л. P. Полянцева; В. В. Серов (пат. ан., экспер. нефротнческий синдром), М. С. Игнатова (пед.).
– это симптомокомплекс, развивающийся на фоне поражения почек, включающий массивную протеинурию, нарушения белково-липидного обмена и отеки. Патология сопровождается гипоальбуминемией, диспротеинемией, гиперлипидемией, отеками различной локализации (вплоть до анасарки и водянки серозных полостей), дистрофическими изменениями кожи и слизистых. В диагностике важную роль играет клинико-лабораторная картина: изменения в биохимических анализах крови и мочи, ренальная и экстраренальная симптоматика, данные биопсии почки. Лечение нефротического синдрома консервативное, включающее назначение диеты, инфузионной терапии, диуретиков, антибиотиков, кортикостероидов, цитостатиков.
МКБ-10
N04




Общие сведения
Нефротический синдром может развиваться на фоне широкого круга урологических, системных, инфекционных, хронических нагноительных, метаболических заболеваний. В современной урологии данный симптомокомплекс осложняет течение заболеваний почек примерно в 20% случаев. Патология чаще развивается у взрослых (30-40 лет), реже у детей и пожилых пациентов. Наблюдается классическая тетрада признаков: протеинурия (свыше 3,5 г/сут.), гипоальбуминемия и гипопротеинемия (менее 60-50 г/л), гиперлипидемия (холестерин более 6,5 ммоль/л), отеки. При отсутствии одного или двух проявлений говорят о неполном (редуцированном) нефротическом синдроме.
Причины
По происхождению нефротический синдром может быть первичным (осложняющим самостоятельные заболевания почек) или вторичным (следствием заболеваний, протекающих с вторичным вовлечением почек). Первичная патология встречается при гломерулонефрите , пиелонефрите , первичном амилоидозе, нефропатии беременных , опухолях почек (гипернефроме).
В ряде случаев нефротический синдром развивается на фоне лекарственной болезни, тяжелых аллергозов, отравлений тяжелыми металлами (ртутью, свинцом), укусов пчел и змей. Иногда, преимущественно у детей, причину нефротического синдрома выявить не удается, что позволяет выделить идиопатический вариант заболевания.
Патогенез
Среди концепций патогенеза наиболее распространенной и обоснованной является иммунологическая теория, в пользу которой свидетельствует высокая частота возникновения синдрома при аллергических и аутоиммунных заболеваниях и хороший отклик на иммуносупрессивную терапию. При этом образующиеся в крови циркулирующие иммунные комплексы являются результатом взаимодействия антител с внутренними (ДНК, криоглобулинами, денатурированными нуклеопротеидами, белками) или внешними (вирусными, бактериальными, пищевыми, медикаментозными) антигенами.
Иногда антитела образуются непосредственно к базальной мембране почечных клубочков. Осаждение иммунных комплексов в ткани почек вызывает воспалительную реакцию, нарушение микроциркуляции в клубочковых капиллярах, развитие повышенной внутрисосудистой коагуляции. Изменение проницаемости клубочкового фильтра при нефротическом синдроме ведет к нарушению абсорбции белка и его попаданию в мочу (протеинурия).
Ввиду массивной потери белка в крови развивается гипопротеинемия, гипоальбуминемия и тесно связанная с нарушением белкового обмена гиперлипидемия (повышение холестерина, триглицеридов и фосфолипидов). Появление отеков обусловлено гипоальбуминемией, снижением осмотического давления, гиповолемией, уменьшением ренального кровотока, усиленной продукцией альдостерона и ренина, реабсорбцией натрия.
Макроскопически почки имеют увеличенные размеры, гладкую и ровную поверхность. Корковый слой на разрезе бледно-серый, а мозговой - красноватый. Микроскопическое изучение тканевой картины почки позволяет увидеть изменения, характеризующие не только нефротический синдром, но и ведущую патологию (амилоидоз, гломерулонефрит, коллагенозы, туберкулез). Собственно нефротический синдром в гистологическом плане характеризуется нарушениями структуры подоцитов (клеток капсулы клубочков) и базальных мембран капилляров.
Симптомы
Признаки нефротического синдрома однотипны, несмотря на различие вызывающих его причин. Ведущим проявлением служит протеинурия, достигающая 3,5-5 и более г/сутки, причем до 90% выводимого с мочой белка составляют альбумины. Массивная потеря белковых соединений вызывает снижение уровня общего сывороточного белка до 60-40 и менее г/л. Задержка жидкости может проявляться периферическими отеками, асцитом , анасаркой (генерализованным отеком подкожной клетчатки), гидротораксом , гидроперикардом.
Прогрессирование нефротического синдрома сопровождается общей слабостью, сухостью во рту , жаждой, потерей аппетита, головной болью, тяжестью в пояснице, рвотой , вздутием живота, поносом. Характерным признаком служит олигурия с суточным диурезом менее 1 л. Возможны явления парестезии, миалгия, судороги. Развитие гидроторакса и гидроперикарда вызывает одышку при движении и в покое. Периферические отеки сковывают двигательную активность больного. Пациенты вялые, малоподвижные, бледные; отмечают повышенное шелушение и сухость кожи, ломкость волос и ногтей.
Нефротический синдром может развиваться постепенно или бурно; сопровождаться менее и более выраженной симптоматикой, что зависит от характера течения основного заболевания. По клиническому течению различаются 2 варианта патологии – чистый и смешанный. В первом случае синдром протекает без гематурии и гипертензии; во втором может принимать нефротически-гематурическую или нефротически-гипертоническую форму.
Осложнения
Осложнениями нефротического синдрома могут стать периферические флеботромбозы, вирусные, бактериальные и грибковые инфекции. В отдельных случаях наблюдается отек мозга или сетчатки, нефротический криз (гиповолемический шок).
Диагностика
Ведущими критериями распознавания нефротического синдрома служат клинико-лабораторные данные. Объективный осмотр выявляет бледные («перламутровые»), холодные и сухие на ощупь кожные покровы, обложенность языка, увеличение размеров живота, гепатомегалию , отеки. При гидроперикарде отмечается расширение границ сердца и приглушение тонов; при гидротораксе – укорочение перкуторного звука, ослабленное дыхание, застойные мелкопузырчатые хрипы. На ЭКГ регистрируется брадикардия, признаки дистрофии миокарда.
В общем анализе мочи определяется повышенная относительная плотность (1030-1040), лейкоцитурия, цилиндрурия, наличие в осадке кристаллов холестерина и капель нейтрального жира, редко – микрогематурия. В периферической крови – увеличение СОЭ (до 60-80 мм/ч), преходящая эозинофилия, увеличение числа тромбоцитов (до 500-600 тыс.), небольшое снижение уровня гемоглобина и эритроцитов. Нарушение свертываемости, выявляемые с помощью исследования коагулограммы, могут выражаться в небольшом повышении или развитии признаков ДВС-синдрома.
Исследование биохимического анализа крови подтверждает характерную гипоальбуминемию и гипопротеинемию (менее 60-50 г/л), гиперхолестеринемию (холестерин более 6,5 ммоль/л); в биохимическом анализе мочи определяется протеинурия свыше 3,5 г в сутки. Для выяснения степени выраженности изменений почечной ткани может потребоваться проведение УЗИ почек, УЗДГ почечных сосудов , нефросцинтиграфии .
С целью патогенетической обоснованности лечения нефротического синдрома крайне важно установление причины его развития, в связи с чем требуется углубленное обследование с выполнением иммунологических, ангиографических исследований, а также биопсии почки , десны или прямой кишки с морфологическим исследованием биоптатов.
Лечение нефротического синдрома
Терапия проводится стационарно под наблюдением врача-нефролога . Общими лечебными мероприятиями, не зависящими от этиологии нефротического синдрома, служат назначение бессолевой диеты с ограничением жидкости, постельного режима, симптоматической лекарственной терапии (диуретиков, препаратов калия, антигистаминных средств, витаминов, сердечных средств, антибиотиков, гепарина), инфузионное введение альбумина, реополиглюкина .
При неясном генезе, состоянии, обусловленном токсическим или аутоиммунным поражением почек, показана стероидная терапия преднизолоном или метилпреднизолоном (перорально или внутривенно в режиме пульс-терапии). Иммуносупрессивная терапия стероидами подавляет образование антител, ЦИК, улучшает почечный кровоток и клубочковую фильтрацию. Хорошего эффекта лечения гормонорезистентного варианта патологии позволяет добиться цитостатическая терапия циклофосфамидом и хлорамбуцилом, проводимая пульс-курсами. В период ремиссии показано лечение на специализированных климатических курортах.
Прогноз и профилактика
Течение и прогноз тесно связаны с характером развития основного заболевания. В целом устранение этиологических факторов, своевременное и правильное лечение позволяет восстановить функции почек и достичь полной стабильной ремиссии. При неустраненных причинах синдром может принимать персистирующее или рецидивирующее течение с исходом в хроническую почечную недостаточность .
Профилактика включает раннее и тщательное лечение почечной и внепочечной патологии, которая может осложниться развитием нефротического синдрома, осторожное и контролируемое применение лекарственных средств, обладающих нефротоксическим и аллергическим действием.
2699 0
В анамнезе имеют значение перенесенные в прошлом заболевания почек и других органов, способные осложняться НС, а также непереносимость пищевых продуктов и лекарственных препаратов.
Жалобы больных неспецифичны: слабость, отсутствие аппетита, жажда, сухость во рту, тошнота, рвота, головная боль, тяжесть в поясничной области, боли в мышцах и отеки, иногда судороги.
Объективные данные
Первым клиническим симптомом, заметным для больного и окружающих, являются отеки. Они могут развиться постепенно или же бурно, за одну ночь достигнув степени анасарки. Вначале заметные в области век, лица, поясничной области и половых органов отеки при прогрессировании распространяются на всю подкожную клетчатку, растягивая кожу до образования striae distensae. В это время у большинства больных образуются транссудаты в серозные полости: одно- или двусторонний гидроторакс, асцит, реже гидроперикард.
Нефротические отеки рыхлые, легко перемещаются и оставляют ямку при надавливании пальцем. При больших отеках видны признаки дистрофии кожи и ее придатков: сухость, шелушение эпидермиса, ломкость и потускнение волос и ногтей. В период развития асцита состояние больного резко ухудшается: появляются вздутие живота, беспричинные поносы, тошнота, рвота после еды. При нарастании гидроторакса и гидроперикарда появляется одышка при физической нагрузке и в покое.
Развитие анемии может привести к тахикардии и появлению систолического шума на верхушке сердца и в V точке. При отсутствии асцита удается пальпировать увеличенную печень с закругленным краем мягкоэластической консистенции.
По мере схождения отеков становится все более заметна атрофия скелетной мускулатуры. Развитие признаков НС может отягощать и расширять клиническую картину предшествующего ему заболевания, но иногда заметна и другая закономерность — затухание прежних симптомов болезни. На клинической картине НС сказываются также его продолжительность, состояние функций почек, наличие или отсутствие осложнений.
Если поражение почек легко диагностируется по наличию отеков и характерных изменений в анализах мочи, то состояние других внутренних органов при НС требует специального обследования. Их функциональная и морфологическая перестройка обусловлена наличием комплекса нарушений разных видов обмена: белкового, липидного, углеводного, минерального, гормонального, водного и др. Такие вторичные изменения описаны при НС в коже, слизистых оболочках, скелетных мышцах, печени, поджелудочной железе, надпочечниках, крови и т. д.
Значительная роль в их возникновении принадлежит гемодинамическим расстройствам, выявленным в коже, легких и сердце [Смирнов В. В., Моторина Т. А., 1978; Costello J et al., 1977, и др.]. Изменения мышцы сердца, по-видимому, в наибольшей мере связаны с гипо- и диспротеинемией и могут быть квалифицированы как «нефротическая (гипопротеинемическая) кардиопатия». Имеющийся при ней синдром гипердинамии, выражающийся главным образом сочетанием укорочения фазы изометрического сокращения, периода изгнания и механической систолы, свидетельствует о нарушении сократительной функции миокарда левого желудочка [Шульцев Г. П. и др., 1978].
Со стороны печени выявляются функциональные и морфологические изменения; она, как правило, увеличена. Этот факт при экспериментальном НС доказан ауторадиологическими методами . Антитоксическая функция печени у многих больных угнетена. Нередко обнаруживается гипогликемия натощак одновременно с базальной гиперинсулинемией [Тареев Е. М. и др., 1975]. Гликемические кривые у этих больных уплощенные, резко замедленные. В гепатоцитах - истощение запасов гликогена [Айвазян А. А., 1960], жировая, гиалиново-вакуольная дистрофия, иногда некрозы [Полянцева Л. Р., 1972]. Функциональная активность поджелудочной железы также изменена при НС.
В сыворотке крови больных с НС [Самсонов М. А. и др., 1978] выявлено повышение активности липазы, амилазы, трипсина, у части больных - подъем уровня ингибитора трипсина. Кроме того, повышенная активность амилазы и липазы обнаружена также в дуоденальном содержимом. Особенно высокой была в этом субстрате активность ингибитора трипсина - в 47 раз превышала норму, а соотношение трипсин/ингибитор трипсина снизилось в 65 раз.
Обнаруженная гиперпродукция основных ферментов поджелудочной железы скорее всего указывает на адаптивную функциональную ее активность, которая отчасти может быть связана с нарушением проницаемости клеточных структур. Дополнительное значение могут иметь поражения печени и желчных путей, при которых также может возникать гиперлипаземия и гиперамилаземия. Из других эндокринных органов существенно страдают щитовидная железа и надпочечники.
Так, при НС снижен основной обмен и уровень белковосвязанного йода. Период полураспада введенного тироксина укорачивается вследствие его потери с мочой, а поглощение щитовидной железой неорганического йода нормально или усиленно, в связи с чем введение больным тиреотропного гормона повышает выработку тиреоидных гормонов . Недостаточность щитовидной железы может усиливать олигурию, нарушения белкового обмена и липидемию. Гипофункция коры надпочечников при НС установлена функциональными тестами и подтверждается гистологически .
Изменения глазного дна зависят от степени сосудистой проницаемости и наличия гипертонии.
В клинических анализах крови и мочи имеется ряд своеобразных изменений. Так, в периферической крови наиболее постоянный признак - увеличение СОЭ, достигающее при некоторых формах НС 70-85 мм/ч, что, по современным представлениям, зависит от соотношения концентраций в крови альбумина, IgG, фибриногена и первичных продуктов деградации этого белка . Умеренная гипохромная анемия, в ранних стадиях выраженная не у всех больных, с развитием ХПН быстро нарастает. В ее патогенезе имеют значение такие факторы, как потеря с мочой трансферрина, плохое всасывание железа в желудочно-кишечном тракте с вторичной гипосидерофилией, усиленная экскреция эритропоэтинов с мочой и др.
Количество лейкоцитов и формула белой крови не имеют характерных изменений. У некоторых больных периодически появляется эозинофилия, сочетающаяся с какими-либо клиническими или лабораторными признаками аллергии (нередко как ответ на лекарственные препараты). Количество тромбоцитов может быть повышено и достигает у ряда больных 500-600 Г/л.
У 2 больных с НС (у одной - на почве амилоидоза почек, осложнившего течение ревматоидного артрита, у другой - хронического нефрита) наблюдалось временное повышение числа тромбоцитов до 1000 Г/л крови, что сопровождалось изменением тестов коагулограммы в сторону гиперкоагуляции и потребовало срочного лечения гепарином. В костном мозге при этом отмечалось увеличение числа мегакариоцитов.
Моча больных до падения функции почек имеет очень высокую относительную плотность (максимальная относительная плотность мочи 1,030-1,050). Реакция мочи часто щелочная в связи с описанными выше электролитными сдвигами, ведущими к алкалозу крови и усиленному выделению аммиака.
Гематурия может сопутствовать НС, особенно при таких заболеваниях, как геморрагический васкулит, волчаночная нефропатия, ГН. Лейкоцитурия, иногда значительная, часто сочетается с высокой протеинурией и не всегда имеет связь с бактериальным воспалением почек. Функции почек при недавно развившемся НС обычно нормальные, КФ может быть даже повышена. В ранних стадиях вторичного НС играют роль острота и тяжесть основного заболевания почек, в поздних стадиях первичного и вторичного НС функции их снижены независимо от признаков обострения, отражая необратимые склеротические изменения органа. В повседневной практике ведения больных с НС большое значение имеют пробы Зимницкого и Реберга (КФ).
Реже производится изотопная ренография. Метод изотопной ренографии с ¹³¹I-гиппураном позволяет уточнить степень поражения канальцев. При различных заболеваниях почек, протекающих с НС, возможны различные степени симметричных изменений ренограмм: от нормальных ренограмм (или легкой степени изменений с удлинением фазы секреции до 4 мин, а период полувыведения - до 15 мин), до тяжелой, когда фаза секреции возрастает до 14-17 мин или ее сегмент совсем не дифференцируется, что свидетельствует об уменьшении действующей паренхимы.
Метод сканирования почек при НС демонстрирует равномерное снижение накопления изотопа в коре почки. Этот метод имеет значение лишь для исключения очаговой патологии почек (подозрение на опухоль почки или туберкулез у больного с неясным происхождением НС). В стадии нормальной КФ информативными в отношении субклинических канальцевых расстройств могут быть такие показатели, как осмолярность сыворотки и мочи, клиренс осмотически свободной воды. Уровень креатинина сыворотки крови повышен лишь при наличии ОПН или ХПН. В то же время азот мочевины увеличен часто, отражая изменения в межуточном белковом обмене, состояние печени, катаболизм белков.
Клинически НС подразделяют на две формы: так называемый чистый и смешанный. Чистый НС проявляется перечисленными выше симптомами без гипертонии, почечной недостаточности и гематурии. При сочетании НС с артериальной гипертонией говорят о смешанной форме [Тареев Е. М., 1958], при наличии сопутствующей гематурии - о нефротически-гематурической форме [Ратнер М. Я. и др., 1977].
Степень всех проявлений НС может варьировать: от стадии формирования НС, когда выражена лишь нефротическая протеинурия, до умеренной и очень тяжелой клинической картины этого состояния. Формирование НС может быть вялым (затянувшимся) и бурным (при остром, подостром ГН). По данным ряда авторов [Полянцева Л. Р., 1977; Gherardi Е. et al., 1977], своеобразным «водоразделом» умеренной (I) и тяжелой (II) степени выраженности НС может быть уровень сывороточного альбумина, равный 20±0,1 г/л. При уровне альбумина менее 20 г/л отмечаются более выраженное проявление классических симптомов НС, большая частота и своеобразие осложнений, меньшая эффективность иммунодепрессивной терапии, тяжесть исхода. В этой (II) стадии эволюции НС возникают качественно новые изменения гуморальных и клеточных систем гомеостаза, нередко необратимые.
По характеру течения выделяют три варианта НС :
1) эпизодический - в начале основного заболевания с исходом в ремиссию или рецидивирующий (встречается, по нашим данным, у 20% больных), когда рецидивы НС числом до 9-13 чередуются со спонтанными или лекарственными ремиссиями. Спонтанные ремиссии редки, их частота, по данным литературы, колеблется от 8 до 18% при разных нозологических формах НС, у детей - до 26%. Продолжительность достигнутой ремиссии иногда очень значительна (до 8-10 лет, а в одном случае, описанном в литературе, до 25 лет), что позволяет врачам говорить о клиническом выздоровлении. Однако, учитывая все сказанное, целесообразно в этом плане проявлять большую осторожность и для суждения о выздоровлении осуществлять повторные отдаленные биопсии почки. Эпизодический вариант течения НС чаще отмечается при минимальных гистологических изменениях, мембранозно-мезангиальных вариантах нефритов (нефропатий). Функции почек при таком течении долго сохраняются нормальными;
2) персистирующий вариант (у 50,4% больных), когда НС сохраняется упорно в течение 5-8 лет, несмотря на активную терапию. Функции почек даже при упорном НС долго остаются в пределах нормы. Этот вариант течения отмечен при мембранозных, мембранозно-пролиферативных и даже фибропластических типах хронического ГН. Через 8-10 лет от начала развития НС у этих больных постепенно (без признаков обострения) формируется ХПН. Таким образом, этот вариант течения НС несет в себе черты лишь относительной доброкачественности;
3) прогрессирующий (и быстропрогрессирующий) вариант течения НС с переходом за 1-3 года в стадию ХПН встречается у 29,6% больных. Наблюдается он при экстракапиллярном ГН, мезангиокапиллярном, фокально-сегментарном гломерулярном гиалинозе. Как правило, этот вариант течения НС (смешанная клиническая форма) развивается уже в начале нефропатии или связан с терминальным обострением почечного процесса.
НС редко протекает без осложнений. Осложнения НС делятся на спонтанные и ятрогенные (т. е. спровоцированные врачебными мероприятиями). Спонтанные осложнения встречаются с различной частотой (10-86%) в зависимости от характера основного заболевания, особенностей нефропатии и степени выраженности самого НС: более закономерны при тяжелых нефротических формах брайтова и волчаночного нефритов, менее часты при НС амилоидного генеза, или при НС на почве геморрагического васкулита.
Большинство осложнений НС обусловлено его патогенетическими механизмами: отек мозга, сетчатки глазного дна, нефротический (гиповолемический) шок, периферические флеботромбозы, бактериальная, вирусная, грибковая инфекция различной локализации. Особенно часты пневмонии, плевриты (нередко осумкованные), трансформирующиеся из рецидивирующего гидроторакса, особенно при повторных эвакуациях содержимого из полости плевры. В редких случаях у больных с приобретенным низким уровнем α1-антитрипсина (естественный ингибитор протеиназ, в том числе лейкоцитарного происхождения) мы наблюдали развитие спонтанного пневмоторакса (или гемопневмоторакса), вторичного по отношению к бактериальной пневмонии. Дальнейшей естественной эволюцией осумкованного плеврита и особенно пневмоторакса является эмпиема плевры.
В доантибиотическую эру медицины часто наблюдалось развитие пневмококкового перитонита с тяжелым прогнозом.
В наших наблюдениях, начиная с 1957 г. (620 случаев НС), пневмококковый перитонит развился лишь у 2 больных (оба наблюдения до 1960 г.), в одном случае со смертельным исходом. В мазке асцитической жидкости на вскрытии простым бактериоскопическим методом было обнаружено множество пневмококков. Второй больной был оперирован и успешно лечен антибиотиками.
Перитонит необходимо дифференцировать с абдоминальным нефротическим кризом - одним из проявлений гиповолемического шока. По W. Walker (1976), нефротический криз характеризуется анорексией, рвотой и абдоминальными болями при наличии «профузной» анасарки и тяжелой гипопротеинемии. Развивающиеся при этом гиповолемия и вторичный гиперальдостеронизм ведут к развитию циркуляторной недостаточности: объем циркулирующей плазмы падает до 1,5 л, а объем внеклеточной жидкости превышает 20 л. Доказано, что именно гиповолемия, а не надпочечниковая недостаточность, является главным патофизиологическим звеном нефротического криза .
Отечная жидкость в брюшной полости при нефротическом кризе имеет характер асептического транссудата. В ней на высоте абдоминальных болей впервые был установлен высокий уровень брадикинина (60-80 нг/мл) [Пасхина Т. С. и др., 1979]. Помимо брадикинина, были обнаружены также нейтральная кининогеназа, ее предшественник, идентифицированные как плазменные калликреин и прекалликреин, высоко- и преимущественно низкомолекулярный кининогены при низкой кининазной активности и очень низком уровне α1-антитрилсина и α2-макроглобулина.
Помимо этого, в абдоминальном транссудате были найдены значительные количества липопротеидов очень низкой плотности. Несмотря на различие в содержании общего белка между абдоминальным транссудатом и сывороткой крови (4,3 и 48 г/л соответственно), состав их белковых фракций был сходным. Иммунохимический анализ показал наличие в отечной жидкости IgG в концентрации, в 7 раз более низкой, чем в сыворотке крови (1 и 7 г/л соответственно), при отсутствии в ней IgM и IgA.
На основании этих данных и результатов аналогичных исследований отечной жидкости различной локализации (отечная жидкость из голени, плевральный транссудат, абдоминальный транссудат) еще у 25 больных с НС мы сделали вывод о преимущественной роли кининовой системы в поддержании рефрактерного нефротического отека, в том числе полостного. Возможно, в ранних стадиях НС в повышении сосудистой проницаемости инициальная роль и принадлежит клеточным факторам (лейкоцитарным) и биологически активным аминам (гистамин), но позже, когда в ответ на массивную протеинурию синтезируются повышенные количества белков-предшественников (прекалликреиноген) и кининогенов, накапливаются в крови и тканях вещества - кининогеназы, создаются условия для активации кининовой системы (КС), конечный продукт которой (брадикинин) может поддерживать сосудистую проницаемость и давать болевые эффекты.
Дифференциальный диагноз абдоминального нефротического криза до получения сведений о роли КС в его патогенезе всегда представлял значительные трудности не только для терапевта, но и для хирурга.
Наши исследования позволили предположить также сходный механизм образования так называемых мигрирующих рожеподобных эритем, описанных еще Н. Shiff (1932). В отличие от настоящей рожи, которая у больных с НС обычно протекает тяжело, отличается затяжным течением и даже заканчивается смертью (в 1/3 случаев, по данным В. С. Александровой, смерть наступила от интеркуррентной инфекции), рожеподобные эритемы мигрируют, захватывая кожу бедра в области сосудистого, пучка, кожу фланков живота и поясничной зоны, реже предплечья.
«Такого рода эритемы сопровождались увеличением, альбуминурии, нейтрофильным лейкоцитозом и были кратковременны, исчезая через 2-3 дня без применения особого лечения» [Александрова В. С., 1945]. В связи с обнаружением в отечной жидкости из зоны, близкой к эритеме, свободного брадикинина (при его отсутствии в интерстициальной жидкости ноги больных, без эритемы), отсутствием положительного эффекта пенициллина и, наоборот, положительного влияния антикининовых препаратов можно предположить, что ведущее значение в механизме их возникновения имеет экстравазальное образование свободных кининов.
Клиника «кининовых» кризов требует дифференциации с кризом локальной или диссеминированной внутрисосудистой коагуляции, течение которой может ухудшиться под влиянием упорной кортикостероидной терапии. Главным их отличием является «внезапное» развитие картины ОПН, при которой последовательно возникают адинамия, боли в животе, поясничной области, резкое снижение артериального давления (до 80/50 мм рт. ст.), тахикардия, олигоанурия с быстрым снижением КФ и повышением в крови уровня азотистых шлаков. На коже туловища и конечностей появляется геморрагическая сыпь, в крови снижается гемоглобин, иногда развиваются рвота «кофейной гущи», носовые кровотечения, частый стул с примесью крови.
Это клинические признаки вторичного фибринолиза. Главным лабораторным методом дифференциального диагноза в таких случаях является коагулограмма. Ее необходимо оценивать в сравнении с коагулограммой, сделанной при поступлении больного и далее - в динамике его состояния (тесты, информативные в отношении диагностики криза внутрисосудистой коагуляции, уже были упомянуты выше).
К серьезным осложнениям НС относятся сосудистые: ишемическая болезнь сердца, инфаркты миокарда, тромбоэмболия легочной артерии, тромбозы артерий почки с развитием инфарктов ее паренхимы (иногда множественных), инсульты, периферические флеботромбозы.
В литературе все еще продолжается дискуссия об особом предрасположении больных с НС к развитию ишемической болезни сердца и инфаркту миокарда вследствие свойственной НС гиперлипопротеидемии наиболее атерогенных (IIб, IV) типов [Джумаев Дж. С., 1977; Berlyne G., Mallick N., 1969; Alexander J. et al., 1974; David K., Edwards G.,. 1975, и др.]. По данным этих авторов, частота ишемической болезни у больных с НС 30-69 лет составляет 53%, частота инфаркта миокарда - 8,2%, что намного превышает таковую в аналогичных возрастных группах популяции. Даже у детей с НС на различных этапах эволюции этого состояния обнаруживаются анатомические доказательства развития атеросклероза: атероматоз аорты и скопления нейтральных липидов под эндотелием: аорты, соответствующие атеросклеротическим бляшкам .
Другие авторы признают ишемическую болезнь сердца и другие проявления атеросклероза редким осложнением нефротического синдрома и связывают это с повышенным содержанием в сыворотке крови фосфолипидов и нормальным содержанием липопротеидов высокой плотности, которые противодействуют инфильтрации сосудистой стенки липопротеидами низкой и очень низкой плотности [Жукова А. А., 1963, и др.].
Инсульты у больных с НС развиваются в связи с вторичным фибринолизом, васкулитом головного мозга и при злокачественной гипертонии в терминальную стадию заболевания. Инфаркты почек (чаще находка на вскрытии) возникали у наших больных узелковым периартериитом и у очень пожилых лиц с признаками атеросклероза брюшной аорты и почечных артерий. Все сосудистые осложнения НС опасны в отношении смертельного исхода. Аллергические осложнения проявляются непереносимостью лекарственных средств, некоторых пищевых продуктов (ананасы, апельсины, молоко, шоколад и др.). Кожные поражения бывают типа экземоподобных дерматитов, псориаза, плоского красного лишая, рожи и др.
Диагностика НС трудностей не вызывает. Дифференциальный диагноз, важный для выбора метода лечения, наиболее достоверно осуществляется с помощью биопсии почки и др. органов (кожи, десны, слизистой прямой кишки, печени), пункции грудины (при подозрении на миеломную болезнь). Имеют значение и некоторые лабораторные методы (анализ на LE-клетки и титр антител к ДНК при подозрении на СКВ и др.).
Прогноз при ИС зависит от многих факторов: возраста (лучше - у молодых), характера основного заболевания, особенностей нефропатии, длительности болезни и НС, клинической его формы (хуже - при смешанной), морфологических особенностей (ремиссии крайне редки при фибропластических вариантах, часты при минимальных изменениях), адекватности применяемых лекарственных препаратов (цитостатики могут ухудшить течение амилоидоза с НС) и т. д.
Причины смертельных исходов у больных с НС:
1) неподавляющаяся активность основного заболевания и (или) нефропатии как основного проявления этого заболевания;
2) почечная недостаточность (острая или хроническая);
3) инфекционные осложнения (пневмонии, эмпиема плевры, сепсис из подключичного шунта, апостематозный нефрит, наслоение на ГН острого пиелонефрита) и др.;
4) тромбозы, тромбоэмболии, инфаркты миокарда;
5) ятрогенные причины (вследствие лечения): агранулоцитоз, кровотечение из желудочно-кишечного тракта, прогрессирующий сывороточный гепатит, суицидальные попытки в период лекарственного психоза.
Клиническая нефрология
под ред. Е.М. Тареева